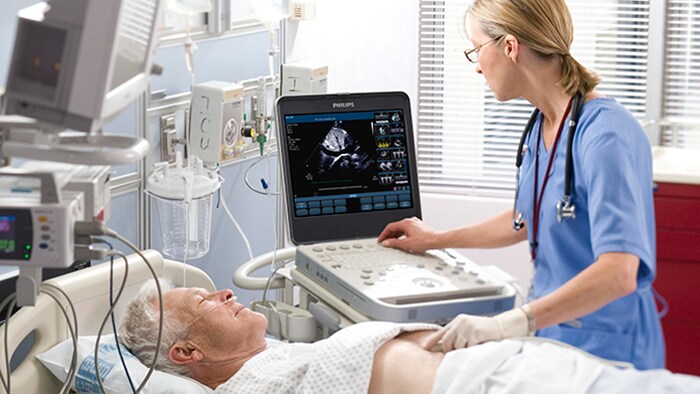
Een krachtig ecosysteem voor cardiovasculaire zorg
Unieke integratie van beeldvorming, apparatuur, software, informatica en diensten in het gehele zorgtraject
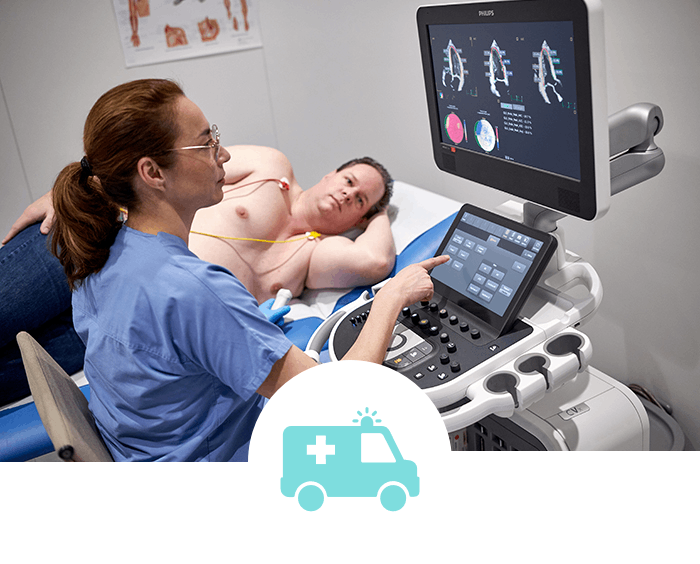
Spoedeisende hulp
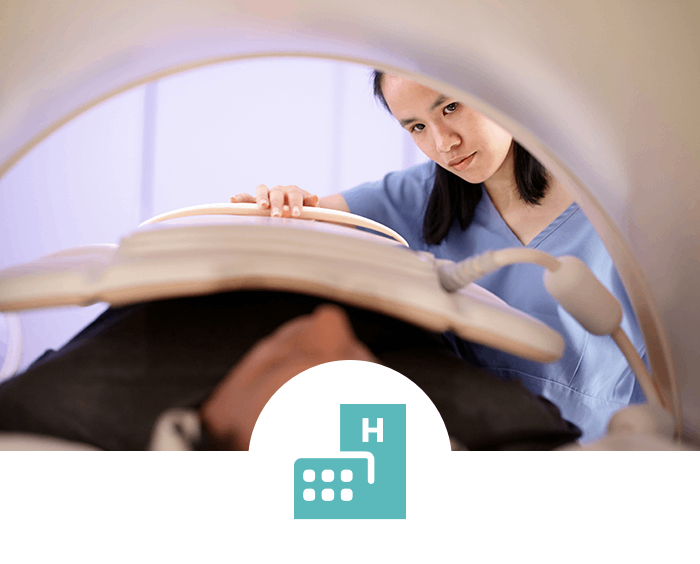
Diagnose

Behandeling
Post-acute zorg

Thuis
Ontdek de nieuwste ontwikkelingen
LEES BLOG
Uitdagingen en trends in de cardiovasculaire zorg
Cardiovasculaire leiders delen hun unieke perspectief op een complex, steeds veranderend vakgebied. Welke behoeften, uitdagingen en trends ervaren deze mensen? Bekijk de video om te zien hoe zij de hedendaagse uitdagingen in de cardiovasculaire zorg aangaan, samen met Philips.
BEKIJK VIDEO
Betere workflows. Betere zorg.
Philips Azurion met IntraSight biedt een hoge diagnostische betrouwbaarheid ter ondersteuning van een snelle, intuïtieve workflow.
BEKIJK VIDEO
Hackensack University Medical Center en Philips Azurion met Flexarm
Hackensack University Medical Center biedt innovatieve, patiëntgerichte zorg in zijn interventionele suites met Philips Azurion met het FlexArm beeldgeleide therapiesysteem.
BEKIJK VIDEO
Philips Azurion – ons systeem uit de nieuwe generatie voor interventionele cardiologie
Philips introduceert de volgende generatie Azurion-beeldgeleide therapieoplossing voor interventionele cardiologie.
LEES BLOG
Betere beeldvorming bij elektrofysiologie
Philips zet zijn innovatietraject voort door elektrofysiologische oplossingen toe te voegen aan het cardiologieportfolio voor een betere ondersteuning van elektrofysiologen en om de bestaande technologische beperkingen te overwinnen waarmee zij te maken hebben.