IT voor radiologie
Eén gestandaardiseerde radiologieworkflow
Oplossingen in IT voor radiologie
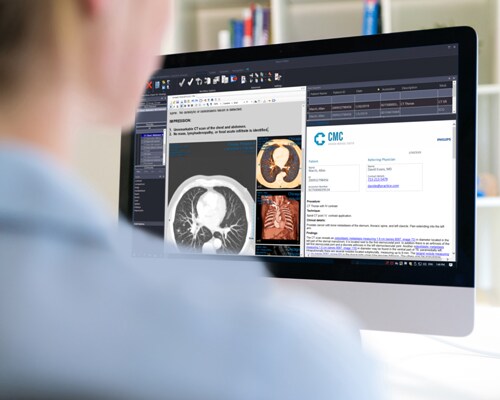
Gestructureerde en intuïtieve rapportage
Interactieve multimedia-rapportage is een ingebouwde module van de diagnostische werkruimte waarmee radiologen de doorlooptijd van rapporten kunnen verminderen.

Lever een hoger niveau van zorg
Wijs het juiste onderzoek toe aan de meest gekwalificeerde radioloog op basis van expertise, beschikbaarheid en werkbelasting, om het lezen en rapporteren te versnellen en de tijd tot behandeling te verkorten.
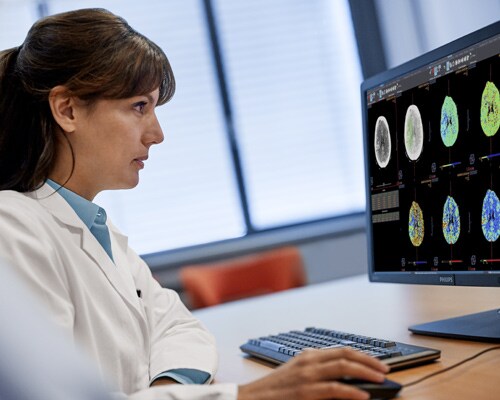
Eén radiologiewerkruimte voor iedereen
Een enkele werkruimte met handige tools om scans te bekijken en rapporten te maken, waardoor u in elke fase van het proces ondersteund wordt. Profiteer van meer klinisch inzicht door toegang tot meer dan 70 applicaties in meerdere domeinen, interactieve multimediarapportage met spraakherkenning en een geïntegreerde workflow voor het lezen van digitale mammografie.

Beeldvorming tussen afdelingen op één lijn brengen
Centraliseer uw opslag van medische beelden op één locatie om archieven samen te voegen, kosten te verminderen en zorgverleners gezamenlijke toegang te bieden tot de beelden en gegevens die ze nodig hebben voor betere zorgverlening.

Samenwerking in real time
Directe chat en live scherm delen tussen artsen. Met één klik kunnen artsen een link naar een onderzoek e-mailen naar collega's elders in de stad of waar dan ook in het land om sneller een tweede opinie te krijgen.
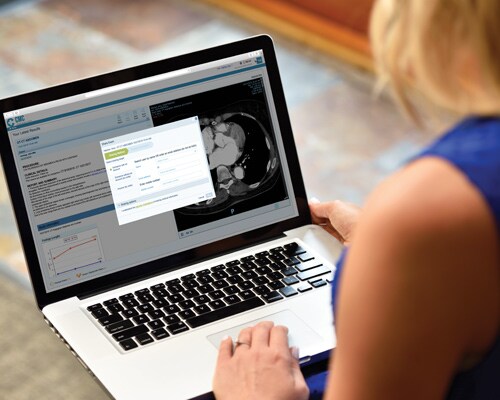
De patiënt centraal stellen
Deel beeldvormingsresultaten tussen faciliteiten, patiënten en artsen voor een gezamenlijke workflow, waardoor patiënten hun eigen medische dossiers kunnen beheren via een beveiligde webportal.
Belangrijkste mogelijkheden
-
Learn how Philips integrated diagnostics makes insights easily accessible across the enterprise, fostering collaboration and helping you accelerate diagnosis.
-
![Philips Healthcare smart, connected radiology solutions]()
Deliver precision diagnosis and treatment with Philips radiology solutions for workflow and smart connected imaging systems. Create clear care pathways.
Voetnoten
Product is mogelijk niet in alle landen beschikbaar. Neem contact op met de plaatselijke Philips-vertegenwoordiger om na te gaan of deze oplossing geschikt is voor uw regio en/of taal. *AI-oplossingen via Philips Advanced Visualization Workspace en applicaties van derden.