Innovatie: De drijvende kracht achter de veranderende gezondheidsketen
Dit kan alleen maar door een verschuiving in de professionele gezondheidszorg. Hierbij gaat het steeds vaker om preventie en het stimuleren van een gezonde levensstijl, het verkrijgen van een steeds preciezere “definitieve” diagnose, het kiezen van de meest verantwoorde behandeling, nauwkeurigere dosering en toediening van medicijnen en behandelingen om negatieve zijeffecten te voorkomen en goede zorg aan huis. Patiënt en consument van de gezondheidszorg en de professionele gezondheidszorg komen dichter bij elkaar te staan. De opkomst van chronische ziekten, waar mensen vaak 10 tot 20 jaar mee moeten leven, versterkt dit alleen maar. Het moet minder paternalistisch worden, met een grotere rol voor de patiënt, maar er ligt tegelijkertijd een grote kans om de hele zorg meer industrieel aan te pakken; meer procesmatig en met reducering van inefficiënties.

Preventie en een gezonde levensstijl Als we kijken naar innovaties in de zorgketen, kijken we in de eerste plaats naar preventie en het goed omgaan met de eigen gezondheid. Hiervoor hanteren wij een aanpak genaamd ‘Measure, Motivate and Monitor’. Het gaat om het dragen van bijvoorbeeld een horloge dat onopvallend je hartslag en/of bloeddruk meet. Die data moeten vertaald worden in betekenisvolle gegevens waar de consument wat mee kan. Vervolgens moet er een coaching programma ontwikkeld worden waarbij er voortdurend terugkoppeling en adviezen gegeven worden over een gezonde levensstijl. Preventie zal ons inziens geen pure consumentenindustrie gaan worden, maar één waarbij ziekenhuizen en primary care facilities verbonden zijn met de mensen thuis. Definitieve diagnose Als tweede, en een uitermate belangrijk onderwerp als het gaat om het beheersen van de kosten van gezondheidszorg is diagnostiek. In het bijzonder als het gaat om kankerzorg. Door sterke ontwikkelingen op het gebied van imaging kunnen steeds scherpere en betere beelden van patiënten gemaakt worden. Maar ook kan er een hogere doorloopsnelheid gerealiseerd worden, wat uiteindelijk leidt tot kostenreductie. We kunnen tegelijkertijd nog steeds veel leren over de locatie van een tumor en het stadium waarin deze zit door de opkomst van technieken zoals multiparametrische MRI. Vervolgens is voor het stellen van een definitieve diagnose een biopt nodig, waarna pathologisch onderzoek plaatsvindt. Het is niet eenvoudig om die biopt op een goede manier te nemen. ‘False positive’ uitslagen bij de diagnose zijn dan ook geen uitzondering. Een oplossing die we onlangs op de markt gebracht hebben, is een techniek waarbij de al eerder gemaakte MRI afbeelding gebruikt wordt in combinatie met ultrasound, terwijl de biopt wordt genomen. Hierdoor kan bijvoorbeeld de prostaat en de tumor daarin zichtbaar gemaakt worden. Met behulp van een kleine elektromagneet op de punt van de bioptnaald, kan deze precies geleid worden naar het tumor weefsel dat op de gefuseerde MRI/Ultrageluid beelden zichtbaar is. Digitale technologieën maken het sinds kort ook mogelijk om de manier te automatiseren waarop pathologisch onderzoek gedaan wordt – tot op heden een volledig niet geautomatiseerd manier van werken. Met digitale pathologie wordt het mogelijk om microscopische weefselbeelden vast te leggen, uit te wisselen en bijvoorbeeld een digitale second opinion te krijgen. Als we kijken naar genomics en de komst van targeted drugs, ligt next generation sequencing, oftewel het ontrafelen van het hele DNA patroon of RNA patroon in bijvoorbeeld een kankerweefsel binnen handbereik. In combinatie met bio informatica kan al vooraf inzicht verkregen worden of een therapie wel of niet zal werken bij een bepaalde patiënt – omdat het geactiveerde bio moleculaire kankermechanisme gedetecteerd kan worden. Voor een definitieve diagnose is het essentieel om alle informatie bij elkaar te brengen. Philips werkt momenteel aan software voor een interdisciplinaire tumor board, een soort cockpit die bijvoorbeeld MRI beelden, de beelden van digitale pathologie en genetische informatie bij elkaar te brengen, zodat het veel eenvoudiger is uitkomsten te bespreken, delen en vast te leggen. Dergelijke portals of bijvoorbeeld een app kunnen ook voor patiënten uitkomst bieden. Door het aanbieden van specifieke en persoonlijke informatie over de diagnose en de patiënt zelf – en op zijn/haar kennisniveau - kunnen de voors en tegens van verschillende behandelopties in alle rust worden gelezen en uitgelegd. Tegelijkertijd kunnen patiënten de situaties en informatie met familie en vrienden bespreken wanneer het hen uitkomt. En dat is nodig, want het gaat vaak om verschillende (chirurgische) behandelmogelijkheden en het toedienen van medicijnen, waaruit de patiënt kan kiezen. En soms is het beter om nog maar even niets te doen: “watchful waiting”, bijvoorbeeld bij milde vormen van prostaatkanker.
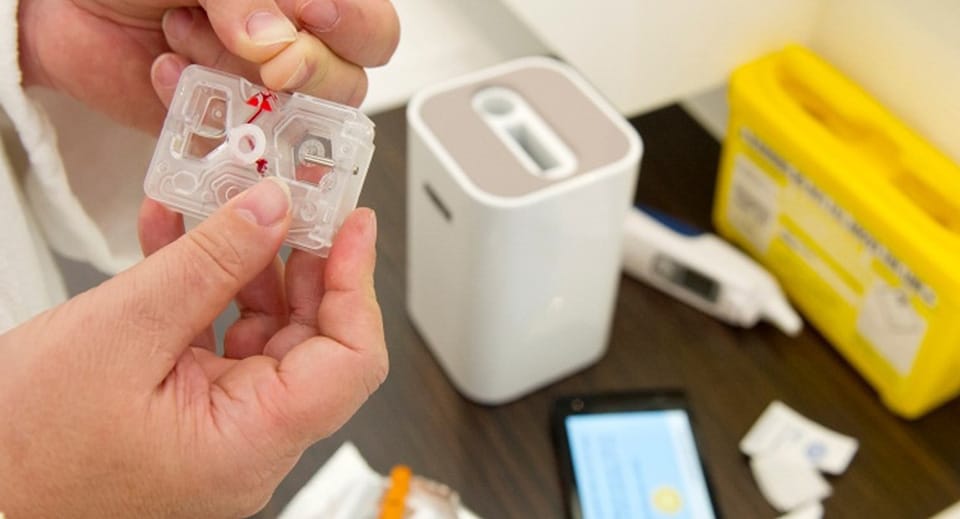
Gerichte zorg vanuit huis Tot slot is het ook van belang om te kijken naar gerichte zorg vanuit thuis. Een heel concreet voorbeeld, om bij kankerzorg te blijven is en die impact heeft op de zorgketen én kosten is het meten van herstel van het immuunsysteem na chemotherapie. Tot op heden is chemotherapie veelal nog een systemisch proces, het hele lichaam wordt aangevallen in de verwachting dat de snelgroeiende tumor eerder sterft dan de rest van het lichaam. Een tweede of derde toediening kan pas geschieden nadat het immuunsysteem van de patiënt zich voldoende hersteld heeft. De daarvoor noodzakelijke metingen kunnen thuis gedaan worden met een slim apparaat dat de concentratie van witte bloedlichaampjes meet in een druppel bloed. Pas als deze aangeeft dat voldoende herstel heeft plaatsgevonden wordt de patiënt uitgenodigd voor de volgende behandeling. Open platformen en innovatie ecosystemen: de sleutels naar een integrale aanpak in de gezondheidszorg Al deze innovaties zullen pas echt tot grote verschuivingen gaan leiden als we met elkaar tot een meer integrale aanpak kunnen komen van de gezondheidszorg. Een digitale infrastructuur bovenop bestaande applicaties en systemen zal vernieuwende inzichten geven in de hele zorgketen. Het wordt zo mogelijk de hele wereld met elkaar te verbinden, en inefficiënties één voor één te elimineren. Essentieel hierbij is een open digitaal platform te creëren waar bedrijven en ziekenhuizen samen werken aan integrale oplossingen. Dit zal niet van de ene op de andere dag gerealiseerd kunnen worden. Innovaties zullen in toenemende mate niet meer binnen de gesloten deuren van research laboratoria ontstaan, maar binnen langdurige samenwerkingen gecreëerd worden. Een recent voorbeeld hiervan is onze samenwerking met Banner Health, Karolinska, of met Mackenzie Health in Canada. Kortom, digitale technologieën maken tal van innovaties mogelijk, inclusief een bijna industriële systeembenadering van de hele gezondheidsketen. Alleen op die manier zullen ook de gewenste kostenbesparingen gerealiseerd kunnen worden, met accountable care en het co-creëren van oplossingen tussen industrie en de zorg als belangrijke uitgangspunten. Zorg betekent hierbij het samenspel van ziekenhuizen, primary care, de gezondheidsverzekeraars en de overheid. En de patiënt natuurlijk. Die moeten daar allemaal een rol in spelen.



